
Cuando pase la pandemia del coronavirus quedarán muchas lecciones y una advertencia para todo el mundo: es posible otro contagio masivo, causado por otro nuevo virus o por una bacteria.
“Tendremos nuevos tipos de virus y obviamente nuestro sistemas inmunológico no está preparado para eso”, explicó Jorge Bardales, quien cuenta con un doctorado en biología, desde su casa en Oakland, en la bahía de San Francisco.
De origen peruano, fundó la startup Next Biotics, ubicada en el Silicon Valley, junto con la costarricense Maricel Sáenz.
En 2015 el fundador de Microsoft, Bill Gates, había advertido que los sistemas de salud no tendrían capacidad para una epidemia global.
En ese entonces, el problema fue el ébola, que causó la muerte de 11.000 personas y contagió a otras 28.000, pero que se limitó a cuatro países de África y a las zonas rurales.
“La próxima vez puede que no tengamos suerte”, dijo Gates, según un artículo del Foro Económico Mundial.
Pandemia global
Entre diciembre y febrero pasados, el coronavirus pasó de ser una epidemia en Wuhan, China, a pandemia global.
Apenas se reportaron los primeros casos, los científicos chinos secuenciaron el virus. La secuencia se traduce en una proteína, que sintetiza o “expresa” su información.
Se tuvo en la primera quincena de enero, una diferencia notable con respecto a los dos meses en que tardó tener la del Middle East Respiratory Syndrome (MERS), una infección causada por la misma familia del virus del COVID-19 y reportada por primera vez en Arabia Saudita en 2012. La tecnología era muy diferente.
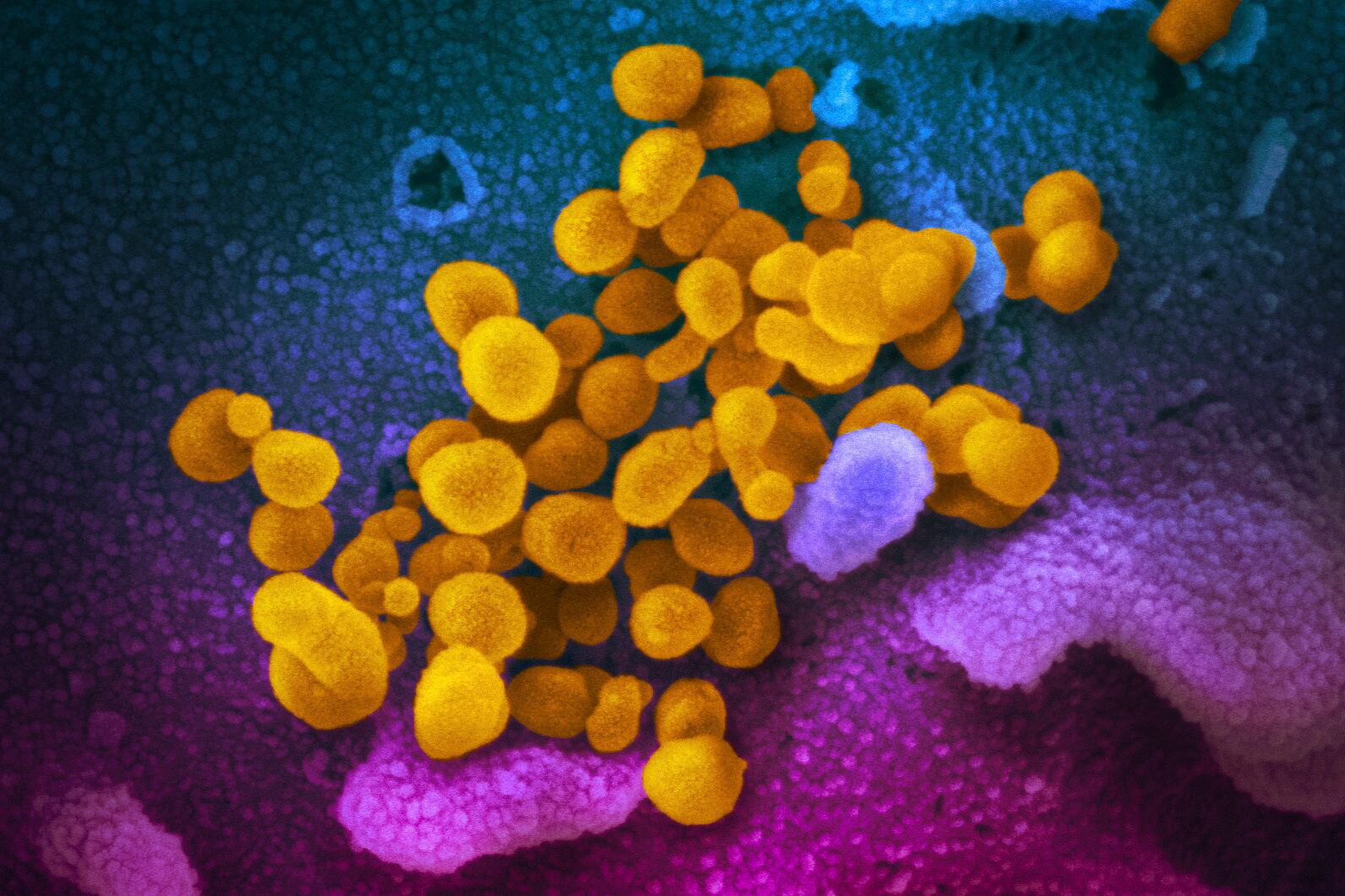
Con la secuencia es posible identificar las proteínas y regiones exclusivas del coronavirus SARS-CoV-2 (COVID-19), tarea a cargo de algoritmos y sistemas de inteligencia artificial.
Los datos de los coronavirus y de las variaciones detectadas en distintos países se comparten en línea y es lo que ayuda a más de 15 laboratorios en Estados Unidos, Alemania, India y China, entre otros, a desarrollar las vacunas.
En el esfuerzo intervienen otros actores.
Alphabet, la firma dueña de Google, dispuso dos sistemas (Deep Mind, de redes neuronales, y AlphaFold, de inteligencia artificial) para descifrar el comportamiento y predecir las estructuras de las proteínas del virus COVID-19, pues el número de maneras en que las proteínas se pliegan es “astronómico” y conocerlas podría llevar meses.

¿Otra más?
Con las distintas secuencias se configura el árbol genealógico del virus para determinar su origen, cómo se expandió y proyectar las rutas, clave para las autoridades sanitarias.
Bardales explicó que el coronavirus se habría transmitido a las personas desde los murciélagos, que son una bodega completa de virus. Como ya se habían secuenciado varios de sus virus, cuando apareció el COVID-19 se verificaron las correlaciones.
A partir de ahí se determinó que un murciélago infectó a unos pangolines (un mamífero con escamas que vive en las zonas rurales en Asia) y de ahí pasó a los humanos en un mercado de animales de Wuhan.
No es algo que sea extraño en la interrelación entre animales y personas. La diferencia es que el COVID-19 tiene la capacidad de replicarse e infectar a más humanos con rapidez.
–¿Podría volver a ocurrir otra infección como esta?
“Claro que sí”, respondió el Bardales. “Sobre todo a medida que se produce la expansión de las actividades humanas a zonas con alta densidad de animales, personas que invaden selvas en el Trópico o en lugares de gran hacinamiento de animales”.
El biólogo agregó: “El MERS ocurrió hace ocho años y antes de eso hubo otros virus como la gripe aviar (1997). La periodicidad con que ocurren es entre cinco a 10 años. En la próxima década posiblemente se produzca otra epidemia a escala mundial”.
–¿Por qué no ha ocurrido antes, si siempre hemos convivido con animales?
“El traspaso de virus de animales a personas siempre ha existido”, dijo Bardales. “El contacto con animales domésticos –gallinas, cerdos, vacas, mascotas– lleva miles de años y nos hemos vuelto inmunes. La gripe convencional proviene de los pollos, por ejemplo, pero a través del tiempo el sistema inmunológico de los humanos se ha vuelto más fuerte contra esa gripe”.
En el caso del COVID-19, la era de los viajes frecuentes hace lo demás.

Prioridad
El fenómeno de las bacterias resistentes a los antibióticos y los virus es una prioridad. El gobierno de EE. UU. proyecta apoyar al sector de biotecnología con $100 millones, pues ahora fue un virus y en el futuro podría ser una bacteria, cualquiera de las dos más contagiosas y resistentes.
“Se necesitan herramientas para tener la capacidad de realizar diagnósticos y de combartirlos de forma efectiva”, indicó Bardales, cuya firma Next Biotics investiga y desarrolla alternativas que atacan a las bacterias que resisten los antibióticos.
LEA MÁS: Cómo las nuevas tecnologías permiten secuenciar, mapear y buscar un remedio al coronavirus
Contra el coronavirus necesitamos ahora una vacuna.
La tecnología disponible acelera las producción de las proteínas, así como determina cuál es la que tiene mejor efecto protector.
La confirmación y validación de las secuencias genéticas o de las proteínas se realiza mediante sistemas con capacidad de estudiar sus microfibras y con la biotecnología.
Bardales indicó que muchas de las vacunas contra el coronavirus, en desarrollo por los laboratorios, ya terminaron la fase preclínica, cuando se prueba en ratas para verificar su eficacia contra el virus.
La que lleva más avance ya se probó con un grupo de humanos. Aquí el objetivo es determinar su seguridad (que no cause ningún efecto negativo). La fase dos es aplicarla en más personas para observar si las puede proteger.
Todo el proceso duraría entre seis meses a más de un año e incluye la aprobación por parte de las autoridades regulatorias, especialmente la Administración de Medicamentos y Alimentos de los EE. UU. (FDA, por sus siglas en inglés), la producción a escala industrial y la comercialización de parte de las farmaceúticas.
LEA MÁS: Las tecnologías se combinan para generar nuevas soluciones
El visto bueno de la FDA también abarca la revisión de la fabricación, para garantizar que no se produzca ningún problema o alteración.
“El problema va a ser la capacidad de producción de las empresas”, advirtió Bardales. “Se debería vacunar a la totalidad de la población mundial”.
Actualmente somos 7,8 millones de personas, según las estimaciones de Naciones Unidas.
“Obviamente, no es fácil producirlas. Lo bueno es que ahora no es sólo un laboratorio, sino que son varios trabajando en el desarrollo de varias vacunas y se puede realizar una producción distribuida”, apuntó Bardales.
